Contents
Ghép thận và những biến chứng sau ghép thận
Trước khi tiến hành phẫu thuật ghép thận, bệnh nhân cần chuẩn bị kỹ càng. Trước hết, họ sẽ trải qua một quá trình đánh giá và sàng lọc toàn diện về sức khỏe, bao gồm các xét nghiệm, chẩn đoán hình ảnh. Điều này nhằm phát hiện và điều trị triệt để các bệnh lý nền hoặc nhiễm trùng trước khi tiến hành phẫu thuật. Đồng thời, bệnh nhân cũng sẽ được tham vấn về mặt tâm lý để đảm bảo sự sẵn sàng và cam kết tuân thủ điều trị sau khi được ghép thận.
Ghép thận là gì?
- Ghép thận là một phẫu thuật nhằm thay thế thận bị bệnh lý hoặc suy giảm chức năng bằng một quả thận khỏe mạnh từ người hiến tặng.
- Thận mới được ghép vào vùng hố chậu, với việc nối các mạch máu và niệu quản của thận ghép với cơ thể người nhận.
- Người bệnh có thể cần ghép thận nhiều lần nếu thận ghép bị từ chối.
- Nguồn thận để ghép có thể từ người sống hoặc người chết não.
Khi nào cần ghép thận?
- Chỉ định ghép thận: Suy thận giai đoạn cuối, với sức khỏe tổng thể tốt, huyết áp ổn định, tuổi dưới 60.
- Chống chỉ định ghép thận: Bệnh nhân đang mắc ung thư, nhiễm khuẩn cấp tính, rối loạn tâm thần, xơ gan, viêm gan mạn, nhiễm HIV…
Những biến chứng sau ghép thận thường gặp
Những biến chứng sau ghép thận thường gặp như Thải ghép thận sau phẫu thuật ghép thận, Nhiễm trùng sau phẫu thuật, Biến chứng bệnh đái tháo đường, Biến chứng liên quan đến các bệnh lý tim mạch, tăng huyết áp
Tình trạng thải ghép thận là gì?
Tình trạng thải ghép thận là tình trạng mà quả thận được cấy ghép không hoạt động hiệu quả hoặc không thể tiếp tục hoạt động trong cơ thể người bệnh. Điều này có thể xảy ra do nhiều nguyên nhân khác nhau, bao gồm sự phản ứng của hệ miễn dịch, vấn đề về mạch máu, nhiễm trùng, hay các vấn đề liên quan đến thận cấy ghép.
Tình trạng thải ghép thận xảy ra khi cơ thể của người nhận phản ứng miễn dịch và từ chối thận mới được cấy ghép. Điều này là một biến chứng phổ biến và nghiêm trọng có thể xảy ra sau phẫu thuật cấy ghép thận.
Nguyên nhân của thải ghép thận
Có nhiều nguyên nhân gây ra sự phản kháng ghép thận, trong đó có:
Đông máu: Trong quá trình phẫu thuật, có thể xảy ra hiện tượng máu đông lại ở mạch máu đến thận cấy ghép, gây ra sự cản trở cho sự cung cấp máu đến thận, dẫn đến sự suy giảm hoạt động của thận.
Tụ dịch: Thận có thể bị tổn thương nếu có sự tụ dịch xung quanh, do áp lực không được kiểm soát.
Nhiễm trùng: Nhiễm trùng thận có thể gây tổn thương lâu dài nếu không được phát hiện và điều trị kịp thời.
Tác dụng phụ của thuốc: Một số loại thuốc có thể gây hại cho chức năng của thận.
Vấn đề về thận của người hiến tặng: Nếu thận từ người hiến tặng gặp vấn đề trước khi được cấy, sự hoạt động của nó sẽ không được duy trì trong thời gian dài.
Không tuân thủ y lệnh: Ngừng sử dụng hoặc bỏ liều thuốc chống phản kháng ghép có thể kích thích hệ miễn dịch tiếp tục phản ứng và cố gắng loại bỏ thận cấy ghép.
Bệnh tái phát: Các căn bệnh gây tổn thương thận ban đầu có thể tái phát và gây tổn thương cho thận được ghép.
Sự phản kháng ghép cấp tính: Một trường hợp hiếm khi xảy ra ngay sau phẫu thuật cấy ghép.
Sự phản kháng ghép mãn tính: Đây là nguyên nhân phổ biến nhất gây thất bại trong quá trình ghép thận. Đây là sự tổn thương lâu dài do hệ miễn dịch của cơ thể phản ứng với thận ghép, có thể xảy ra vì nhiều nguyên nhân khác nhau.
Dấu hiệu của thải ghép thận
Những dấu hiệu cho thấy cơ thể đang phản ứng với quả thận ghép, coi nó như một “vật thể lạ” và cố gắng loại bỏ nó. Đây là những biểu hiện quan trọng của sự phản kháng ghép thận.
- Sốt
- Giảm chức năng thận (thận hoạt động kém)
- Tăng mức creatinine trong máu
- Tăng huyết áp
Ngăn ngừa tình trạng thải ghép thận
- Liều lượng thuốc được điều chỉnh theo phản ứng của cơ thể.
- Theo dõi chặt chẽ để phát hiện và xử trí kịp thời các biến chứng.
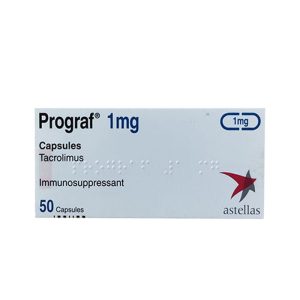
- Sử dụng thuốc chống thải ghép suốt đời như:
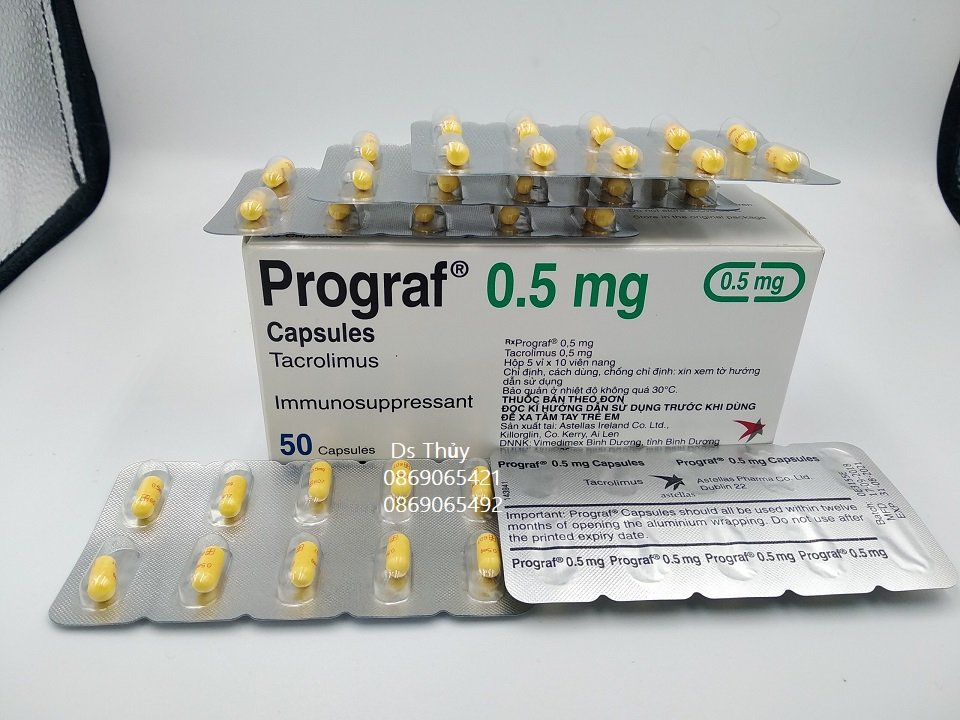
- Cyclosporine;
- Tacrolimus;
- Azathioprine;
- Mycophenolate mofetil;
- Prednisone;
- Okt3;
- Antithymocyte Ig (Atgam).
Nhiễm trùng sau phẫu thuật
Đái tháo đường sau phẫu thuật ghép thận là cũng là biến chứng thường gặp, nhất là những người béo phì hoặc những đối tượng có tiền sử gia đình có người mắc đái tháo đường. Người bệnh cần báo ngay với bác sĩ điều trị nếu nhận thấy bản thân có những dấu hiệu sau:
- Các dấu hiệu nhiễm trùng đường hô hấp bao gồm: Sốt, ngạt mũi, chảy nước mũi hoặc đau rát họng.
- Các dấu hiệu nhiễm trùng đường tiết niệu: Sốt, tiểu tiện thường xuyên, nóng rát hoặc đau khi tiểu tiện, nước tiểu đục và có mồ hôi.
- Xuất hiện các vết loét, vết thương, vết thương lâu liền sẹo.
Biến chứng liên quan
Người bệnh sau phẫu thuật ghép thận thường có nguy cơ mắc các bệnh lý về tim mạch và tăng huyết áp cao hơn người bình thường. Để hạn chế các yếu tố nguy cơ gây ra biến chứng này, người bệnh cần:
- Kiểm soát tốt huyết áp và chỉ số mỡ máu, chỉ số đường máu.
- Duy trì cân nặng, chế độ dinh dưỡng khoa học.
- Hạn chế sử dụng nước có ga và chất kích thích.
- Thực hiện chế độ làm việc, sinh hoạt hợp lý.
- Sử dụng thuốc hạ áp, hạ mỡ máu theo chỉ định của bác sĩ.
Người ghép thận sống được bao lâu?
Sau khi ghép thận, người bệnh có thể lao động, sinh hoạt và có một cuộc sống hoàn toàn bình thường, không phải đến bệnh viện để lọc máu hằng tuần. Tuy nhiên, cơ thể người bệnh luôn coi thận ghép là “vật thể lạ”, vì vậy để duy trì thận ghép, họ phải uống các thuốc chống thải ghép và được thăm khám định kỳ.
Hiện nay, với sự tiến bộ của nền y học cũng như sự ra đời của các loại thuốc chống thải ghép mới, đời sống của một quả thận ghép có thể kéo dài 10 – 15 năm, thậm chí lên đến 20 năm nếu người bệnh tuân thủ phác đồ điều trị tốt.
Sau đó, thận ghép sẽ mất dần chức năng và đến một thời điểm nào đó, người bệnh có thể phải điều trị thay thế bằng cách chạy thận hoặc tiếp tục cấy ghép thận lần 2, nếu không sẽ nguy hiểm tới tính mạng của người bệnh.
Một số lưu ý đối với bệnh nhân ghép thận
- Khi thận ghép bị hỏng, người bệnh có thể tiếp tục tiến hành ghép lần 2, lần 3, tuy nhiên phải chạy thận trong suốt thời gian chờ được ghép thận.
- Những người ghép thận ở tuổi còn trẻ phải ghép thận ít nhất 2 lần trong suốt cuộc đời, bởi thực tế không có giới hạn cho số lần ghép thận. Tuy nhiên, càng những lần ghép về sau, nguy cơ thải ghép sẽ càng lớn hơn so với lần ghép đầu tiên. Ngoài ra, vấn đề chi phí cũng là một cản trở lớn đối với bệnh nhân phải ghép thận lần 2.
- Mặc dù đa số trường hợp bệnh nhân ghép thận đều sinh hoạt bình thường sau khi ghép, nhưng cũng có ghi nhận một số trường hợp tử vong do các biến chứng như tai biến mạch máu não, nhiễm trùng hoặc gặp phải các bệnh cấp tính.
Chế độ dinh dưỡng cho bệnh nhân ghép thận
Đối với chế độ ăn uống, người bệnh cần tuân thủ các nguyên tắc sau:
- Nên ăn đồ ăn đã được nấu chín, không ăn đồ sống, không uống nước chưa đun sôi, không ăn rau quả đã dập nát để tránh nguy cơ bị nhiễm trùng.
- Không sử dụng rượu và các đồ uống có cồn khác.
- Nên ăn các thức ăn ít muối, ít đường, ít chất béo.