Contents
Các thuốc và phác đồ sử dụng trong ghép thận
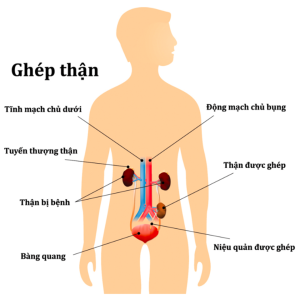
Ghép thận là phương pháp điều trị cuối cùng cho những bệnh nhân suy thận giai đoạn cuối. Tuy nhiên, thách thức lớn nhất của ca ghép chính là nguy cơ cơ thể bệnh nhân đẩy ra phản ứng miễn dịch khiến thận ghép bị thải loại. Vì vậy, điều trị ức chế miễn dịch đóng vai trò quan trọng quyết định sự thành công của quá trình ghép thận. Hãy cùng tìm hiểu kỹ hơn về các thuốc và phác đồ sử dụng trong ghép thận
Phác đồ điều trị miễn dịch trong ghép thận
Điều trị ức chế miễn dịch được áp dụng cho gần như mọi trường hợp ghép thận nhằm ngăn ngừa thải ghép cấp tính và thất bại ghép. Việc sử dụng các loại thuốc ức chế miễn dịch được chia làm 3 giai đoạn chính:
Giai đoạn điều trị ban đầu
Là giai đoạn quan trọng nhất, khi mức ức chế miễn dịch cần đạt đỉnh cao để ngăn chặn tối đa nguy cơ thải ghép cao nhất trong 3 tháng đầu tiên sau ghép. Phác đồ thường bao gồm:
Corticosteroid: Là nhóm thuốc kháng viêm, ức chế miễn dịch mạnh được sử dụng rộng rãi trong các ca ghép. Đại diện phổ biến là methylprednisolon và prednison
Chất ức chế calcineurin (CNIs): Tác động ức chế hoạt động của enzym calcineurin trong tế bào lympho, từ đó ngăn chặn sản xuất các cytokine kích hoạt phản ứng miễn dịch. Hai đại diện chính là tacrolimus và cyclosporin, thường được phối hợp với mycophenolat mofetil (MMF) và corticosteroid.
Các tác nhân kháng chuyển hóa: Như MMF và azathioprine (AZA), tác dụng bằng cách ức chế sự nhân lên của tế bào lympho, làm giảm đáp ứng miễn dịch. MMF hiệu quả hơn AZA và thường phối hợp với CNIs và corticosteroid.
Giai đoạn điều trị dẫn nhập
Là liệu pháp đặc biệt bổ sung ngay từ đầu sử dụng song song với các thuốc ức chế miễn dịch ban đầu. Điều trị dẫn nhập nhằm kích hoạt đáp ứng miễn dịch yếu hơn khi tiếp xúc với thận ghép, làm giảm nguy cơ thải ghép cấp tính hoặc cho phép giảm liều các thành phần khác. Các tác nhân sinh học được sử dụng:
Kháng thể kháng bạch cầu đa dòng: Đại diện là antithymocyte globulin (ATG). ATG liên kết với nhiều thụ thể trên tế bào lympho, gây ra quá trình ly giải tế bào qua đường bổ thể, nên còn được gọi là tác nhân sinh học triệt tiêu tế bào T.
Kháng thể kháng thụ thể interleukin-2 (IL-2): Đại diện là basiliximab và daclizumab. Các thuốc này liên kết với thụ thể IL-2 trên bề mặt tế bào lympho, ngăn chặn tín hiệu tăng sinh của IL-2, làm suy yếu đáp ứng miễn dịch. Nhiều nghiên cứu đã chứng minh hiệu quả của chúng trong giảm thải ghép cấp tính.
Kháng thể kháng bạch cầu đơn dòng (OKT-3): Đại diện là alemtuzumab. Alemtuzumab liên kết với thụ thể CD52 trên bề mặt lympho B, T và các tế bào bạch cầu khác, khởi phát quá trình ly giải phụ thuộc kháng thể. Tuy nhiên, alemtuzumab không được sử dụng rộng rãi vì lợi ích giảm thải ghép cấp tính của nó có xu hướng giảm theo thời gian.
Giai đoạn điều trị duy trì
Sau giai đoạn mới ghép 3 tháng đầu với nguy cơ cao nhất, liều lượng điều trị ức chế miễn dịch sẽ được điều chỉnh giảm dần để duy trì nhưng vẫn ngăn chặn thải ghép xảy ra, đồng thời hạn chế tác dụng phụ. Phác đồ thường gồm:
- Liều duy trì thấp của chất ức chế calcineurin (CNIs) như tacrolimus hoặc cyclosporin.
- Các thuốc kháng chuyển hóa như MMF hoặc AZA.
- Lượng nhỏ hoặc không sử dụng corticosteroid.
Một số chú ý khác:
- Theo khuyến cáo của Hiệp hội ghép tạng Việt Nam 2017, nên sử dụng liều duy trì thấp nhất từ sau 2-4 tháng ghép nếu trước đó không xảy ra thải ghép cấp tính.
- Chưa có thử nghiệm lâm sàng ngẫu nhiên để đánh giá chiến lược điều trị duy trì tối ưu, việc điều chỉnh liều thường dựa vào đánh giá nguy cơ cụ thể của từng bệnh nhân.
Xử trí thải ghép cấp
Nếu bệnh nhân bị thải ghép cấp tính (do tế bào hoặc kháng thể), cần xử trí khẩn trương bằng một số biện pháp:
- Tăng liều corticosteroid lên mức cao.
- Bổ sung kháng thể đơn dòng kháng tế bào T như muromonab-CD3 nếu thải ghép cấp do tế bào môi giới.
- Tăng liều các thuốc ức chế miễn dịch khác như CNIs (tacrolimus, cyclosporin), MMF để ngăn chặn và kiểm soát quá trình thải ghép.
- Có thể xem xét sử dụng tia xạ toàn thân, tách huyết tương hấp phụ protein hoặc các biện pháp điều trị khác tùy tình trạng cụ thể của bệnh nhân.
Các nhóm thuốc chính trong phác đồ điều trị miễn dịch ghép thận
Chất ức chế calcineurin
- Đại diện: Tacrolimus, Cyclosporin
- Cơ chế: Ức chế hoạt động của enzym calcineurin, ngăn ngừa sản xuất IL-2 và các cytokine khác, làm suy giảm đáp ứng miễn dịch.
- Tacrolimus hiệu quả hơn cyclosporin trong phòng ngừa thải ghép cấp tính nhưng độc tính thận cao hơn.
- Thường phối hợp với corticosteroid, MMF hoặc các thuốc khác.
Chất ức chế protein đích của rapamycin
- Đại diện: Sirolimus, Everolimus
- Cơ chế: Ức chế tín hiệu tăng sinh tế bào qua con đường mTOR.
- Thường dùng phối hợp với CNIs hoặc MMF để giảm độc tính thận của CNIs.
- Một số nghiên cứu chỉ ra hiệu quả phòng ngừa thải ghép của mTOR inhibitors tương đương CNIs.
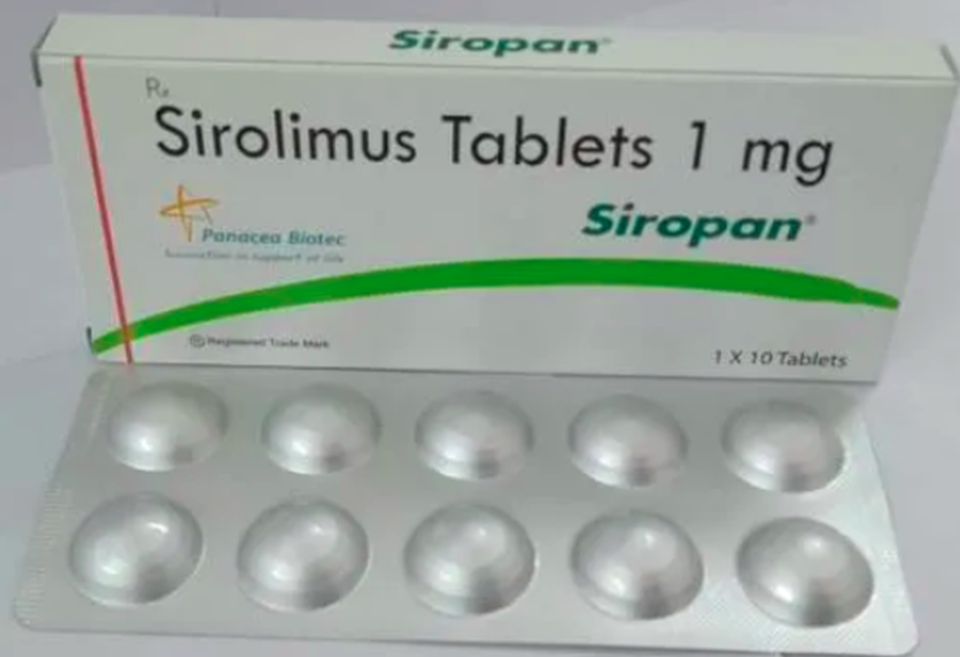
Các tác nhân kháng chuyển hóa
- Đại diện: Mycophenolat mofetil (MMF, thuốc Cellcept), Azathioprine (AZA)
- Cơ chế: Ức chế sự nhân lên của tế bào lympho, làm giảm đáp ứng miễn dịch.
- MMF (Cellcept) hiệu quả hơn AZA trong phòng ngừa thải ghép cấp và thường được sử dụng phối hợp với CNIs trong điều trị duy trì lâu dài.
- Cellcept có tác dụng ức chế miễn dịch bằng cách làm giảm sản xuất axit guanin, cần thiết cho sự nhân lên của tế bào lympho.
- AZA ít được sử dụng hơn do hiệu quả kém và nhiều tác dụng phụ hơn so với Cellcept.
Mycophenolat mofetil (Cellcept) là một thuốc quan trọng trong phác đồ điều trị miễn dịch duy trì lâu dài sau ghép thận. Nó thường được phối hợp với chất ức chế calcineurin (CNIs) và/hoặc corticosteroid nhằm tăng cường tác dụng ức chế miễn dịch, ngăn ngừa thải ghép.
Nhiều nghiên cứu lâm sàng đã chứng minh Cellcept hiệu quả hơn azathioprine trong phòng ngừa thải ghép cấp tính ở cả giai đoạn sớm và muộn sau ghép. Ngoài ra, Cellcept còn giúp giảm liều lượng CNIs cần dùng, từ đó làm giảm nguy cơ độc tính của CNIs đối với thận ghép.
Tuy nhiên, Cellcept cũng gây ra một số tác dụng phụ như thiếu máu, viêm loét miệng, tiêu chảy,… nên cần theo dõi cẩn thận và điều chỉnh liều phù hợp cho từng bệnh nhân.
Ngoài Cellcept, phác đồ điều trị miễn dịch ghép thận còn bao gồm nhiều nhóm thuốc khác tác động lên các mục tiêu, con đường dẫn truyền tín hiệu khác nhau nhằm kiểm soát, ức chế đáp ứng miễn dịch.
Việc lựa chọn phối hợp các loại thuốc phù hợp, tuân thủ phác đồ đúng cách và theo dõi thường xuyên là rất quan trọng để đạt được hiệu quả điều trị tối ưu, phòng ngừa thải ghép và đảm bảo sự sống cho thận ghép ở người bệnh.
Ngoài các nhóm thuốc trên, phác đồ điều trị miễn dịch ghép thận còn tùy thuộc vào nhiều yếu tố như nguy cơ, lịch sử bệnh của người bệnh để có sự điều chỉnh phù hợp. Việc tuân thủ đúng phác đồ, theo dõi chặt chẽ và điều chỉnh liều lượng hợp lý là rất quan trọng để đảm bảo sự thành công lâu dài của ca ghép.